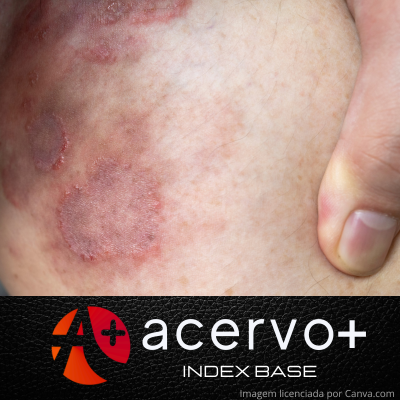
Micose fungoide e suas variantes
##plugins.themes.bootstrap3.article.main##
Resumo
Objetivo: Analisar as características da Micose Fungoide (MF). Revisão bibliográfica: A MF é o tipo mais comum de linfoma cutâneo, apesar da incidência rara na população geral. É mais prevalente em homens, negros, adultos e idosos e cursa com apresentação heterogênea, caracterizada por três fases clínicas: mancha, placa e estágio tumoral. A MF é suspeita em lesões cutâneas refratárias às terapias-alvo ou quando há acometimento polimórfico em distribuição típica (áreas protegidas do sol). Essa patologia traz consigo diversos diagnósticos diferenciais, tais como doenças cutâneas infecciosas, oncológicas e autoimunes, sendo necessária uma anamnese minuciosa e análise histopatológica para confirmação. Os achados histopatológicos, por sua vez, dependem da fase de doença em que a biópsia é realizada, sendo o epidermotropismo um marco característico da doença. O tratamento dessa afecção é guiado por seu estadiamento, que leva em consideração extensão da doença, acometimento linfonodal, metástase e alterações sanguíneas. Considerações finais: Apesar de representar uma doença de baixa incidência populacional, a MF deve ser reconhecida pela comunidade científica, tendo em vista o impacto na qualidade de vida dos indivíduos quando não identificada precocemente, já que faz diagnóstico diferencial com outras dermatoses mais habituais e exige uma investigação clínica e histopatológica mais acurada.
##plugins.themes.bootstrap3.article.details##
Copyright © | Todos os direitos reservados.
A revista detém os direitos autorais exclusivos de publicação deste artigo nos termos da lei 9610/98.
Reprodução parcial
É livre o uso de partes do texto, figuras e questionário do artigo, sendo obrigatória a citação dos autores e revista.
Reprodução total
É expressamente proibida, devendo ser autorizada pela revista.
Referências
2. CERRONI LMD. Mycosis fungoides—clinical and histopathologic features, differential diagnosis, and treatment. Seminars in Cutaneous Medicine and Surgery, 2018; 37(1): 2-10.
3. ELSAYAD K, et al. Total skin electron beam for primary cutaneous T-cell lymphoma. International Journal of Radiation Oncology* Biology* Physics, 2015; 93(5): 1077-1086.
4. HEALD P, et al. Topical bexarotene therapy for patients with refractory or persistent early-stage cutaneous T-cell lymphoma: results of the phase III clinical trial. Journal of the American Academy of Dermatology, 2003; 49(5): 801-815.
5. HODAK E and AMITAY-LAISH I. Mycosis fungoides: A great imitator. Clinics in Dermatology, 2019; 37(3): 255-267.
6. HORWITZ SM, et al. Review of the treatment of mycosis fungoides and Sézary syndrome: a stage-based approach. Journal of the National Comprehensive Cancer Network, 2008; 6(4): 436-442.
7. LAROCCA C and KUPPER T. Mycosis fungoides and Sézary syndrome: an update. Hematology/ Oncology Clinics, 2019; 33(1): 103-120.
8. MARTA GN, et al. Micose fungoide: relato de caso tratado com radioterapia. Anais Brasileiros de Dermatologia, 2011; 86: 561-564.
9. MITTELDORF C. Folliculotropic mycosis fungoides. Deutsche Dermatologische Gesellschaft, 2018; 16(5): 543-557.
10. MORRIS S, et al. The results of low-dose total skin electron beam radiation therapy (TSEB) in patients with mycosis fungoides from the UK Cutaneous Lymphoma Group. International Journal of Radiation Oncology Biology Physics, 2017; 99(3): 627-633.
11. MUÑOZ-GONZÁLEZ H, et al. Clinicopathologic variants of mycosis fungoides. Actas Dermo-Sifiliográficas (English Edition), 2017; 108(3): 192-208.
12. OLSEN E, et al. Revisions to the staging and classification of mycosis fungoides and Sezary syndrome: a proposal of the International Society for Cutaneous Lymphomas (ISCL) and the cutaneous lymphoma task force of the European Organization of Research and Treatment of Cancer (EORTC). Blood, The Journal of the American Society of Hematology, 2007; 110(6): 1713-1722.
13. SANCHES JA, et al. Mycosis fungoides and Sézary syndrome: focus on the current treatment scenario. Anais brasileiros de dermatologia, 2021; 96: 458-471.
14. SEGAL O, et al. Illness perception, coping, and quality of life in early-stage Mycosis fungoides. An Bras Dermatol. 2021; 96: 27-33.
15. SPACCARELLI N and ROOK AH. The use of interferons in the treatment of cutaneous T-cell lymphoma. Dermatologic clinics, 2015; 33(4): 731-745.
16. TRAUTINGER F, et al. European Organisation for Research and Treatment of Cancer consensus recommendations for the treatment of mycosis fungoides/Sézary syndrome – Update, 2017. European Journal of Cancer, 2017; 77: 57-74.
17. VAN SANTEN S, et al. Clinical staging and prognostic factors in folliculotropic mycosis fungoides. JAMA dermatology, 2016; 152(9): 992-1000.
18. WILLEMZE R. Mycosis fungoides variants-clinicopathologic features, differential diagnosis, and treatment. Seminars in Cutaneous Medicine and Surgery, 2018; 37(1): 11-17.
19. YAMASHITA T, et al. Mycosis fungoides and Sézary syndrome: clinical, histopathological and immunohistochemical review and update. Anais brasileiros de dermatologia, 2012; 87: 817-830.
20. ZACKHEIM HS, et al. Low-dose methotrexate to treat erythrodermic cutaneous T-cell lymphoma: results in twenty-nine patients. Journal of the American Academy of Dermatology, 1996; 34(4): 626-631.
21. ZHANG XY and WANG P. Mycosis Fungoides Exhibits the Features of Skin Tags: A Case Report. Clinical, Cosmetic and Investigational Dermatology, 2023; 16: 1765-1768.
22. ZINZANI PL, et al. Mycosis fungoides. Critical Reviews in Oncology/Hematology, 2008; 65(2): 172-182.