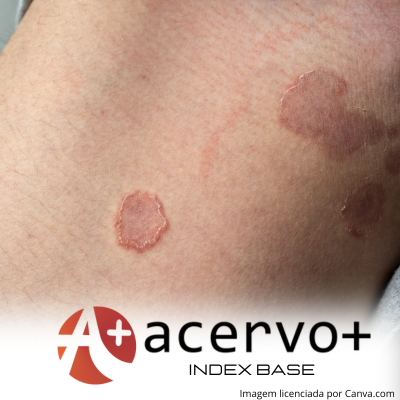
Tínea corporis na Amazônia
##plugins.themes.bootstrap3.article.main##
Resumo
Objetivo: Analisar o perfil epidemiológico e etiológico dos casos de tinea corporis atendidos no Centro Especializado em Dermatologia em uma instituição de ensino superior do Estado do Pará. Métodos: Trata-se de um estudo observacional do tipo transversal de caráter descritivo e analítico, realizado no Centro Especializado em Dermatologia, executada em pacientes diagnosticados com suspeita clínica de tinea corporis, submetidos ao exame micológico direto e cultura das lesões, realizados e analisados no laboratório de dermatologia. Resultados: Participaram deste estudo 137 indivíduos com lesão fúngica, tratados no local supracitado. Destes, 50,4% apresentaram tinea corporis. A idade mediana foi de 55 ± 31 anos para tinea corporis e de 60,5 ± 23,3 anos para os demais casos. Considerando os casos gerais de lesões, a maioria é do sexo feminino (62%) e com renda familiar de 1 salário-mínimo (57,7%). Limitações do estudo: Todos os parâmetros do estudo puderam ser desenvolvidos com eficiência, tendo apenas a realização da cultura como único fator limitante. Conclusão: O estudo observou elevada prevalência para tineacorporis na cidade de Belém, Pará, ao qual essa informação e outros dados coletados, podem ser úteis para orientar as estratégias de prevenção, diagnóstico e tratamentos.
##plugins.themes.bootstrap3.article.details##
Copyright © | Todos os direitos reservados.
A revista detém os direitos autorais exclusivos de publicação deste artigo nos termos da lei 9610/98.
Reprodução parcial
É livre o uso de partes do texto, figuras e questionário do artigo, sendo obrigatória a citação dos autores e revista.
Reprodução total
É expressamente proibida, devendo ser autorizada pela revista.
Referências
2. BALAU ARM. Infeções fúngicas de origem tropical [Dissertação onthe Internet]. [placeunknown]: Instituto Universitário Egas Moniz; 2019; 93.
3. CANDIDO MB, et al. Experiências vivenciadas em um projeto de pesquisa intitulado “contribuição ao estudo da efetividade e segurança de antifúngicos utilizados para tratamento de micoses superficiais”. Educação, Ciência e Saúde. 2021.
4. CHANYACHAILERT P, et al. Cutaneous Fungal Infections Caused by Dermatophytes and Non-Dermatophytes: Na Updated Comprehensive Review of Epidemiology, Clinical Presentations, and Diagnostic Testing. J. Fungi, 2023; 9: 669.
5. COELHO JLG, et al. Dermatófito: resistência a antifúngicos. Brazilian Journal of Development, 2020; 6(10): 74675-74686.
6. CRUZ CR, et al. Micosis superficiales em la ciudad de Valparaíso, Chile: Período 2007-2009. Rev Chilena Infectol., 2011; 28: 404-9.
7. DENG R, et al. Dermatophyte infection: from fungal pathogenicity to host immune responses. Front Immunol, 2023; 14: 1-15.
8. FERRO L de O, et al. Trichophytonrubrum como principal agente etiológico de dermatofitoses em um laboratório de Maceió – AL. Brazilian Journal of health Review, 2020; 3(5): 13198-13207.
9. GRISOLIA ME. Perfil de sensibilidade aos antifúngicos e de variabilidade genética de espécies de Trichophyton isolados de pacientes com infecção cutânea atendidos em um Serviço Público de Micologia em Manaus/AM [Dissertação onthe Internet]. Manaus: Fundação Oswaldo Cruz Instituto Leônidas e Maria Deane programa de pós-graduação em condições de vida e situações de saúde na Amazônia, 2019; 80.
10. GUTMANN VLR, et al. Motivos que levam mulheres e homens a buscar as unidades básicas de saúde. J. nurs. Health, 2022; 12(2): e2212220880.
11. LEUNG AKC, et al. Tinea corporis: an updated review. Drugs in context, 2020; 20: 9.
12. MELO BLDS, et al. Aspectos epidemiológicos, clínicos e laboratoriais de lesões cutâneas sugestivas de micoses no vale do São Francisco. Brazilian Journal of health Review, 2020; 3(5): 12873-12880.
13. MEZZARI A, et al. Prevalência de Micoses Superficiais e Cutâneas em Pacientes Atendidos Numa Atividade de Extensão Universitária. Revista Brasileira de Ciências da Saúde, 2018; 21(2): 151-156.
14. MOSKALUK AE e VANDEWOUDE S. Current Topics in Dermatophyte Classification and Clinical Diagnosis. Pathogens, Fort Collins, 2022; 11.
15. NEVES IAV. Perfil das dermatofitoses na cidade de Manaus: etiologia e epidemiologia por estudo retrospectivo em 10 anos em um centro de saúde de referência. Fundação Oswaldo Cruz Instituto Leônidas e Maria Deane Programa de pós-graduação em condições de vida e situações de saúde na Amazônia; 2023; 518.
16. QUATRIN PM, et al. Método convencional para o diagnóstico de micoses: um estudo comparativo. Clinical & Biomedical Research, 2021.
17. SILVESTRE ECA e QUEIROZ-FERNANDES GM. Fungos dermatófitos e resistência a antifúngicos dermatophytes fungal and antifungal resistance. InterAm J Med Health, 2021; 4: e202101021.
18. SOARES DM, et al. Tinea capitis: revisão de literatura. Brazilian Journal of Surgery and Clinical Research, 2017; 20(1): 159-163.
19. TIAGO MRM, et al. Pitiríase versicolor e dermatofitoses diagnosticadas entre os anos de 2006 e 2007 no laboratório de micologia do Instituto Nacional de Pesquisas da Amazônia, Manaus-AM. EsvPuc GO, 2018; 45: 123-129.
20. YEE G e AL AAM. Tinea Corporis. In: Stat Pearls, 2022.